ポイント
- 全国約260万人の診療報酬データを用いた大規模解析により、6種類の降圧薬クラスと術後転帰(死亡・身体機能低下)との関連を検証。
- アンジオテンシン変換酵素(ACE)阻害薬またはアンジオテンシンII受容体拮抗薬(ARB)を術前・術後に継続使用していた群では、非心臓手術後の死亡および身体機能低下リスクが有意に低いことが判明。
- 降圧薬の休薬や薬剤選択は、非心臓手術において未解決の課題とされてきた。本研究は、ランダム化比較試験が困難な領域において、ACE阻害薬/ARBの有用性を示すことで、術後合併症の予防や高齢者のQOL維持に貢献する可能性を示す。
概要
東京科学大学(Science Tokyo)大学院医歯学総合研究科 腎臓内科学分野の萬代新太郎准教授(テニュアトラック)、鈴川礼奈大学院生(MD-PhDコース2年)、内田信一教授らの研究グループは、同研究科 医療政策情報学分野の伏見清秀教授との共同研究において、非心臓手術[用語1]を受ける高血圧患者における降圧薬の使用と術後アウトカムとの関連を検討しました。2014〜2019年に非心臓手術を受けた50歳以上の患者約260万人を対象とし、術前・術後に降圧薬の使用を継続した群と、非継続の群とで比較を行いました。また、継続群の中で6種類の降圧薬クラス[用語2]の組み合わせによる効果も比較しました。
その結果、ACE阻害薬またはARBを使用した群では、死亡または身体機能の低下(Barthel Index Score[用語3]が20%以上低下)の複合アウトカムのリスクが最も低く、特に整形外科手術や消化管切除術を受けた患者において顕著なリスク低減が見られました。
本研究成果は、降圧薬の周術期[用語4]管理に新たな視点を提供し、非心臓手術を受ける高血圧患者の術後予後改善に寄与する可能性を示しています。複数の種類がある降圧薬には、単に血圧を下げるだけでなく、薬剤ごとに良好なオフターゲット効果[用語5]が存在することが再確認されました。また、世界的に高い評価を受けている日本の外科治療成績を、内科的な処方によってさらに向上させる可能性が示された点も意義深いものです。
降圧薬のように必要度が高い薬剤であっても、ポリファーマシー[用語6]といった負の側面が注目されがちです。しかし本研究は、薬剤の付加価値にも着目することで、本邦における入院診療の予後最適化につながる新たな研究展開を促すものと期待されます。
本成果は、欧州心臓病学会の国際学術誌「European Heart Journal Open」に、8月11日(現地時間)に掲載されました。
背景
高血圧患者数は最近30年間で倍増しており、現在では世界人口の約13億人(約6人に1人)、日本の成人では約2人に1人が高血圧を患っているとされています。高血圧は、悪性高血圧とも呼ばれる急性高血圧[参考文献1]を引き起こす可能性があるほか、長期間にわたる持続によって全身の動脈が損傷され、心筋梗塞・狭心症・心不全といった心血管疾患や脳卒中など、さまざまな臓器に悪影響を及ぼすことが知られています。また、高血圧によって腎臓のろ過機能が低下することも報告されており、慢性腎臓病に起因する透析導入の第2位が高血圧であるなど、血圧と腎機能は密接な関係にあります。
本研究グループはこれまで、腎臓病を起点として全身に波及する複雑な病態(multi-morbidity/多併存症)[参考文献2] [参考文献3]や、“腎性老化”(腎臓病により老化が加速する現象)のメカニズム解明を目指してきました[参考文献4]。近年では、高血圧・腎臓病・心血管疾患を中心とした心血管・腎・代謝症候群(CKM syndrome)[用語7]という概念も注目されています。
このように、高血圧は死亡・心血管疾患、さらには他臓器の合併症における、最も重要かつ修正可能なリスク因子です。現在使用可能な降圧薬にはさまざまなタイプがあり、主に血管拡張作用や心拍出量の減少作用によって血圧を下げますが、それにとどまらず、全身の臓器を保護する付加的な効果も期待されています。
一方で、実際の手術の現場では、手術前後に降圧薬の使用を継続するべきかどうかについて議論が分かれています。特に、術中の低血圧を防ぐため、術前に降圧薬の服用を一時的に中止すべきかどうかは、長らく議論の対象となってきました。さらに、多くの降圧薬は通常、複数の薬剤を組み合わせて使用されているため、公正な比較を行うためのランダム化比較試験[用語8]の実施は現実的には困難でした。
降圧薬の中でもACE阻害薬やARBについては、術中の低血圧リスクが慣習的に懸念されてきた一方で、術後の予後改善に寄与する可能性も示唆されています。しかしながら、これらの薬剤の周術期使用に関するエビデンス[用語9]は限定的であり、国際的な診療ガイドライン[用語10]においても統一的な見解は得られていません[参考文献5] [参考文献6]。
さらに、入院中の身体機能の低下やフレイル(虚弱)は、高齢患者にとって重大な健康問題です。近年の研究では、ACE阻害薬やARBが筋力の維持や運動機能の向上に寄与する可能性が報告されており[参考文献7] [参考文献8]、これらの薬剤が術後の身体機能低下を防ぐ効果にも期待が寄せられています。
研究成果
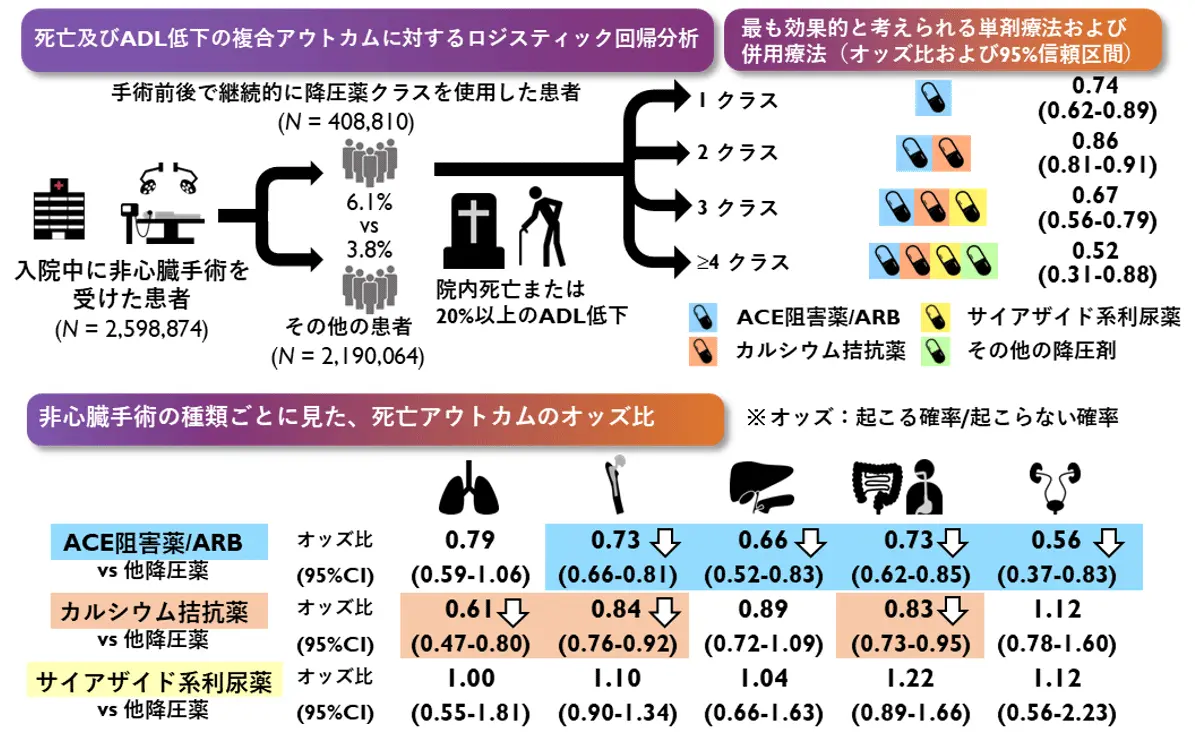
本研究では、本邦のDPC 入院データベース[用語11]を解析することにより、非心臓手術における予後改善に寄与しうる降圧薬クラスの組み合わせを明らかにしました。図1に本研究の概要を示します。
研究デザインと患者背景
2014年から2019年にかけて、全国規模の入院データベースに記録された手術症例5,067,764件のうち、24時間以上の入院を伴う非心臓手術を受けた50歳以上の患者2,598,874人を解析対象としました。このうち、術前・術後に同一クラスの降圧薬を継続使用していた患者は408,810人(16%)でした。
降圧薬使用者は、非使用者に比べて高齢であり、心血管疾患や糖尿病などの併存疾患を有する割合が高い傾向が見られました。手術の種類としては、整形外科手術が最も多く、次いで消化管切除術が多く実施されていました。
術後アウトカムと降圧薬クラスの関連
術後の全死亡率は、降圧薬使用者で1.0%、非使用者で0.8%でした。一方、身体機能の低下(Barthel Index Score の20%以上の低下)は、降圧薬使用者で5.0%、非使用者で3.0%と観察されました。
多変量ロジスティック回帰[用語12]モデルによる解析では、使用する降圧薬クラスの数が増えるほど、死亡および身体機能低下のリスクが高まる傾向が示されましたが、ACE阻害薬またはARBの使用は、これらのリスクの有意な低下と関連していました。
降圧薬の組み合わせと術後アウトカム
単剤使用においては、ACE阻害薬またはARBが死亡および身体機能低下リスクを最も大きく低減しました。2剤併用では、ACE阻害薬またはARBとカルシウム拮抗薬(CCB)との組み合わせが、最も良好な予後を示しました。
3剤以上の併用でも、ACE阻害薬またはARBを含む組み合わせが最もリスクを低減していました。特に整形外科手術および消化管切除術において、ACE阻害薬またはARBの使用が、死亡および身体機能低下のリスク低減に寄与していることが明らかとなりました。
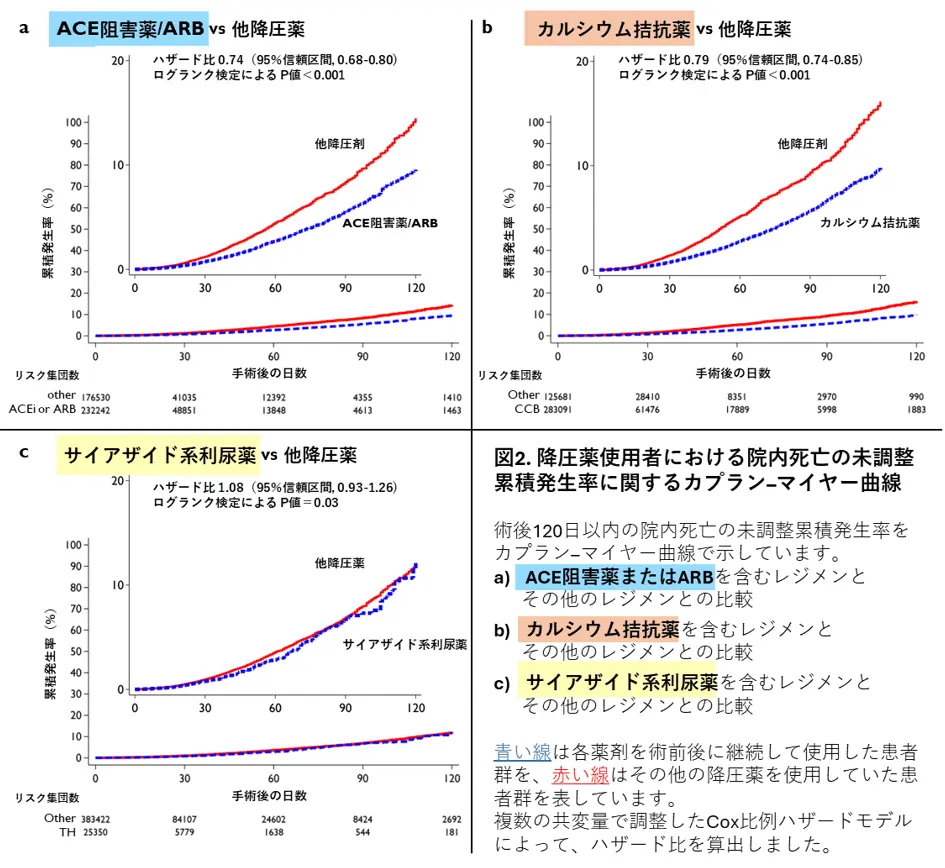
術後120日間の生存率
術後120日間の生存率を解析した結果では、ACE阻害薬またはARBの使用者において、非使用者と比較して有意に死亡率が低いことが確認されました(図2)。特に術後30日以降もその生存率の差が拡大する傾向が見られ、ACE阻害薬またはARBの継続使用が、長期的な術後予後の改善に寄与する可能性が示唆されました。CCBの使用者においても、ACE阻害薬またはARBの使用者と同様に、非使用者と比較して優位に死亡率が低く観察されましたが、調整済みのハザード比[用語13]はACE阻害薬またはARBの方が優れていました。
手術の種類別解析
手術の種類別に解析した結果、ACE阻害薬またはARBの使用は、整形外科手術および消化管切除術において、死亡および身体機能低下の複合アウトカムの発生リスクを特に低減していました。さらに、これらの手術では、ACE阻害薬またはARBの使用が、入院中の新たな敗血症のリスクを減少させることも確認され、これが術後アウトカムの改善に寄与している可能性が示唆されました。CCBの使用は、肺切除術において、死亡および身体機能低下の複合アウトカムの発生リスクを特に低減していました。
以上の結果から、ACE阻害薬またはARBの術前・術後の継続使用は、非心臓手術において死亡および身体機能低下リスクを有意に低減することが明らかになりました。本研究は、これらの降圧薬クラスが、術後合併症の予防および高齢者の健康寿命の延伸に貢献し得る可能性を示しています。
社会的インパクト
本邦の外科医療は、すでに世界的にも有数の優れた診療成績を誇っています。一方で、周術期における内科的管理の最適化は、さらなる術後予後の改善につながる可能性があり、今後ますますその重要性が高まると考えられます。
本研究では、非心臓手術を受ける高血圧患者に対する降圧薬の使用法について、新たな示唆を提示しました。この知見に基づく内科診療の最適化が、年間数百万件にのぼるとされる本邦の非心臓手術を受ける多くの患者さんにとって、大きな支えとなることが期待されます。
さらに、本研究は、降圧薬の使い方に新たな視点を加えただのみならず、すでに広く使用されている既存薬を活用することで、適応疾患に対する“オンターゲット効果”だけでなく、予期せぬ“良好なオフターゲット効果” の存在にも注目しました。限られた医療資源を効率的に活用しながら、診療成績の向上と人々の健康の質(QOL)の改善を目指す取り組みとして、本研究はその意義を再認識させるものとなりました。
今後の展開
本研究は観察研究であるため、降圧薬の組み合わせを術前・術後に変更することで予後が改善するかどうかについては、現時点では明らかではありません。また、血圧や心臓、腎臓などに基礎疾患の無い人が内服する利益は不明です。降圧薬はその臨床的重要性ゆえに、倫理的な観点からも、公正な介入試験の実施が難しい領域とされています。
今後は、降圧薬と他の身近な薬剤(例:脂質異常症治療薬)との組み合わせによる効果を解析し、予後をさらに改善しうる新たな知見の獲得が求められます。また、手術の周術期のみならず、肺炎や心不全といった緊急入院時における降圧薬の効果についても検討を進める予定です。
さらに、近年の外科・内科診療の進歩に伴い、降圧薬においても新規薬剤の導入が進んでいます。例えば、アンジオテンシン受容体ネプリライシン阻害薬(ARNI)やSGLT2阻害薬に代表される新しいクラスの薬剤が実臨床で使用され始めています。今後は、これらの薬剤を含めた解析を行うとともに、継続的な研究と治験のアップデートを重ねることが、今後の診療最適化に不可欠です。
付記
本研究は、厚生労働科学研究費補助金(研究番号:Seisaku-Sitei-24AA2006)による支援を受けて実施されました。
参考文献
- [参考文献1]
- Matsuki H, et al. National Trends in Mortality and Urgent Dialysis after Acute Hypertension in Japan From 2010 Through 2019. Hypertension. 2023; 80(12):2591-2600.
プレスリリース:「悪性高血圧の予後が判明」【内田信一 教授、萬代新太郎 助教】 | 旧・東京医科歯科大学 - [参考文献2]
- Mandai S, et al. Burden of kidney disease on the discrepancy between reasons for hospital admission and death: An observational cohort study. PLoS One. 2021; 16(11): e0258846.
プレスリリース:「全国規模の入院データ解析により慢性腎臓病(CKD)の複雑病態を可視化」【頼建光 教授、萬代新太郎 助教】 | 旧・東京医科歯科大学 - [参考文献3]
- Nakano Y, et al. Nationwide mortality associated with perioperative acute dialysis requirement in major surgeries. Int J Surg. 2022; 104: 106816.
プレスリリース:「全国規模の解析で明らかとなった 周術期の透析開始の予後への影響」【内田信一 教授、萬代新太郎 助教】 | 旧・東京医科歯科大学 - [参考文献4]
- Koide T, et al. Circulating Extracellular Vesicle-Propagated microRNA Signature as a Vascular Calcification Factor in Chronic Kidney Disease. Circ Res. 2023; 132(4): 415-431.
プレスリリース:「慢性腎臓病において血管石灰化を引き起こす悪玉メッセージ物質を発見」【萬代新太郎 助教】 | 旧・東京医科歯科大学 - [参考文献5]
- Halvorsen S, et al. 2022 ESC Guidelines on cardiovascular assessment and management of patients undergoing non-cardiac surgery. Eur Heart J 2022;43:3826-3924.
- [参考文献6]
- Thompson A, et al. 2024 AHA/ACC/ACS/ASNC/HRS/SCA/SCCT/SCMR/SVM Guideline for Perioperative Cardiovascular Management for Noncardiac Surgery: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation 2024;150:e351-e442.
- [参考文献7]
- Onder G, et al. Relation between use of angiotensin-converting enzyme inhibitors and muscle strength and physical function in older women: an observational study. Lancet 2002; 359: 926–930.
- [参考文献8]
- Di Bari M, et al; Antihypertensive medications and differences in muscle mass in older persons: the Health, Aging and Body Composition Study. J Am Geriatr Soc 2004; 52: 961–966.
用語説明
- [用語1]
- 非心臓手術:手術侵襲の大きな、従来多くの研究で用いられる大手術カテゴリー。麻酔方法等は加味しておらず、今回の解析の対象に、肺切除術、整形外科手術(椎弓切除術/椎弓形成術/脊椎固定術、膝または股関節の関節形成術/人工骨頭挿入術/人工骨頭置換術、大腿・下腿の観血的骨折手術)、肝胆膵手術(肝切除術、胆嚢切除術、膵臓切除術)、下部消化管切除術(小腸切除術、結腸切除術、直腸切除術)、上部消化管手術(胃切除術、または食道切除術)、腎部分切除術(腎機能の喪失の大きい全摘を除く)、尿管切除術および膀胱切除術が含まれる。
- [用語2]
- 降圧薬6クラス:本研究の解析対象とした以下の6種類の降圧薬。
・ ACE阻害薬:アンジオテンシン変換酵素阻害薬。血圧を下げる薬剤の一種。
ARB:アンジオテンシンII受容体拮抗薬。ACE阻害薬と同様に血圧を下げる作用を持つ(注1)。
・ CCB:カルシウム受容体拮抗薬。血管を拡張し血圧を下げる薬剤。
・ TH:サイアザイド系利尿薬。体内の余分な水分を排出し血圧を下げる薬剤。
・ MRA:ミネラルコルチコイド受容体アンタゴニスト。血圧を下げる薬剤の一種。
・ αブロッカー:血管の拡張により血圧を下げる薬剤。
・ βブロッカー:心臓の働きを抑え血圧を下げる薬剤。
(注1)研究対象年・現在に上市されているACE阻害薬(一般名、五十音順):アラセプリル、イミダプリル、エナラプリル、カプトプリル、キナプリル、シラザプリル、テモカプリル、デラプリル、トランドラプリル、ペリンドプリル、ベナゼプリル、リシノプリル。ARB:アジルサルタン、イルベサルタン、オルメサルタン、カンデサルタン、テルミサルタン、バルサルタン、ロサルタン - [用語3]
- Barthel Index Score:ADL(日常生活動作)について、「食事」「入浴」「整容」「更衣」「排尿コントロール」「排便コントロール」「トイレ使用」「移乗」「歩行」「階段昇降」の10の日常生活の項目について点数化して、評価を行うための指標。
- [用語4]
- 周術期:手術前後の期間を指す医療用語。
- [用語5]
- オフターゲット効果:元の標的とは異なる分子や細胞に対し、薬剤や治療法が影響を及ぼすこと。
- [用語6]
- ポリファーマシー:複数を意味する「poly」と調剤を意味する「pharmacy」の合わさった語。多種類の薬剤の服用が副作用等の有害事象や、服薬のアドヒアランス低下等の問題につながる状態。
- [用語7]
- 心血管・腎・代謝症候群(CKM syndrome):心血管疾患、慢性腎臓病、肥満に代表される代謝疾患の相互作用による疾患概念。近年米国心臓協会によって提唱され、特に高い心血管疾患率や死亡率と関わることから、注目されている。
- [用語8]
- ランダム化比較試験:参加者を無作為に複数のグループに分け、それぞれに異なる治療や処置を行い、効果や安全性を比較評価する臨床試験。Randomized Controlled Trial (RCT)とも呼ばれ、医学研究や臨床試験で最も信頼性が高いとされる研究手法の一つ。
- [用語9]
- エビデンス:医療の現場で行われる治療法や薬剤の選択において、それが適切だと判断できる科学的根拠。
- [用語10]
- 診療ガイドライン:専門家や学界によって策定される、医療における適切な診断と治療を補助するための指針。
- [用語11]
- DPC データベース:DPC(Diagnostic Procedure Combination)は、本邦の入院患者に関する大規模データベース。全国の DPC調査参加病院から収集された、退院時情報や診療報酬データなどから構成され、診断名・入院時併存症および入院後の合併症とそれらの ICD-10(International Classification of Diseases – 10; 国際疾病分類第10版)コード、併存疾患、手術処置名、在院日数、退院 時転機、入退院時の身体機能などの情報が含まれる。診療報酬データベースであると同時に、医療の透明性の向上(患者・国民)、医療機関の客観的評価と比較(医療機関)、医療資源の配分や政策の立案 (医療政策)のために運用される多面的に有効なデータベースである。
- [用語12]
- 多変量ロジスティック回帰:ある2値の結果(例:副作用の有無)に対して、複数の要因がどのように関連するか分析する統計手法。
- [用語13]
- ハザード比:ある治療によって死亡リスク等がどのくらい変化するかを示す指標。1より小さい場合は、治療によってリスクが低下することを意味する。
論文情報
- 掲載誌:
- European Heart Journal Open
- タイトル:
- Perioperative Antihypertensive Medications and Effects on Functional Decline and Mortality in Non-cardiac Surgery
- 著者:
- Rena Suzukawa、Shintaro Mandai、Yuta Nakano、Shunsuke Inaba、Hisazumi Matsuki、Yutaro Mori、Fumiaki Ando、Takayasu Mori、Koichiro Susa、Soichiro Iimori、Shotaro Naito、Eisei Sohara、Tatemitsu Rai、Kiyohide Fushimi、Shinichi Uchida
研究者プロフィール
萬代 新太郎 Shintaro MANDAI
東京科学大学 大学院医歯学総合研究科 腎臓内科学 准教授(テニュアトラック)
研究分野:腎臓、水・電解質輸送、サルコペニア
鈴川 礼奈 Rena SUZUKAWA
東京科学大学 大学院医歯学総合研究科 腎臓内科学 大学院生
研究分野:腎臓
内田 信一 Shinichi UCHIDA
東京科学大学 大学院医歯学総合研究科 腎臓内科学分野 教授
研究分野:腎臓、水・電解質輸送
関連リンク
お問い合わせ
東京科学大学 大学院医歯学総合研究科 腎臓内科学分野
准教授 萬代 新太郎(マンダイ シンタロウ)、教授 内田 信一(ウチダ シンイチ)
- smandai.kid@tmd.ac.jp